概述
腿部神经鞘瘤
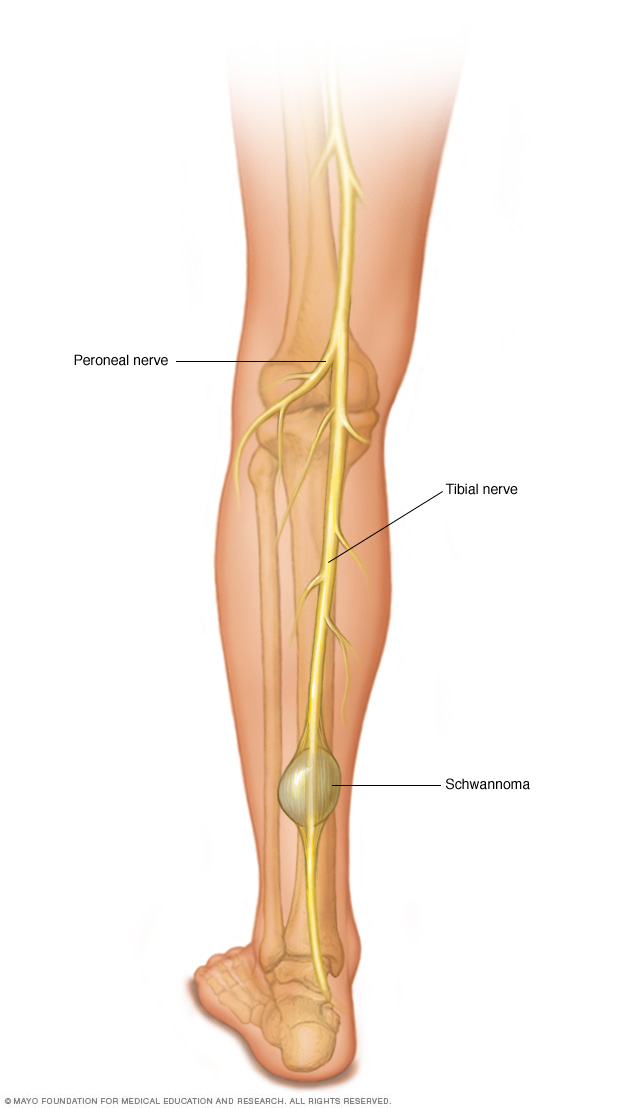
腿部神经鞘瘤
良性肿瘤可发生于神经、肌肉和骨骼。本图展示了腿部胫神经的神经鞘瘤。
哑铃状肿瘤

哑铃状肿瘤
更复杂的神经鞘瘤可呈哑铃状。这种类型的肿瘤发生在脊柱和下腹部中,与重要神经交织在一起。
听神经瘤(前庭神经鞘瘤)
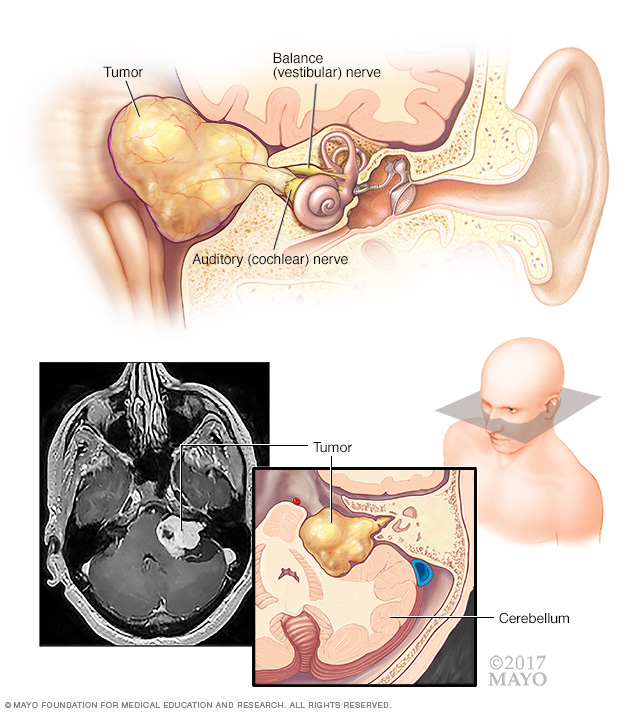
听神经瘤(前庭神经鞘瘤)
听神经瘤(前庭神经鞘瘤)是一种良性肿瘤,长在从内耳延至大脑的平衡和听觉神经上。这些神经缠绕在一起,形成前庭蜗神经(第八脑神经)。肿瘤对该神经的压迫可导致听力减退和失去平衡。
周围神经瘤是指神经内部或附近形成的生长物。神经是将大脑信号传递到身体其余部位的束状组织。周围神经控制肌肉,让您能够行走、眨眼、吞咽、捡起物品和完成其他活动。
周围神经瘤可能出现在身体的任何部位。其中大部分是良性,也就是说并非癌症。但是可能导致受累区域的疼痛、神经损伤和丧失机能。
治疗通常包括手术切除肿瘤。当切除肿瘤会无可避免地损伤附近的健康组织和神经时,可能考虑其他治疗方法。
周围神经瘤有多种类型。神经内肿瘤生长在神经内部。神经外肿瘤会压迫神经。
Types
症状
周围神经瘤的症状是由于肿瘤对主神经的直接作用,或由于肿瘤压迫附近神经、血管或组织而引起。虽然肿瘤的大小并非总会决定影响,但随着肿瘤的生长,它可能更容易引起症状。
周围神经瘤的症状取决于肿瘤的位置和累及的组织。这些症状包括:
- 皮下肿胀或肿块。
- 疼痛、刺痛感或麻木感。
- 受累部位无力或功能丧失。
- 头晕或失去平衡。
何时就诊
如果出现任何所列症状,尤其迅速生长的肿块,请就诊。
病因
神经系统
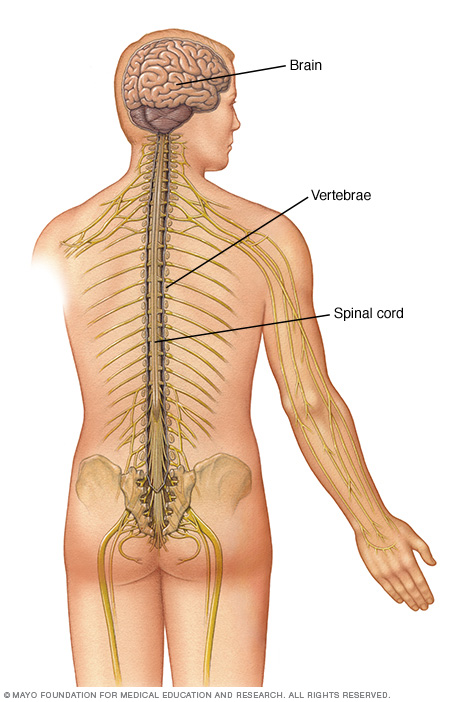
神经系统
脊髓位于椎骨(椎管)内的中空腔中。脊髓从颅底延伸至下背部。
目前尚不清楚大多数周围神经瘤的形成原因。有些与已知的遗传性综合征有关,例如神经纤维瘤病(1 型和 2 型)和神经鞘瘤病。有些可能由基因突变引起。
风险因素
周围神经瘤在以下人群中更常见:
- 神经纤维瘤病(1 型和 2 型)和神经鞘瘤病。在这些疾病中,肿瘤在整个身体的神经上或附近发展。常出现多发肿瘤。它们可能会导致各种症状,具体取决于它们在体内的位置。这些肿瘤通常是非癌性的。
- 放射治疗史。多年前接触过辐射的人发生周围神经瘤的风险更高。
并发症
周围神经瘤可能压迫神经,从而导致并发症。有些并发症可能永久存在:
- 受累部位麻木、无力。
- 受累部位功能丧失。
- 平衡感出现问题。
- 疼痛。
March 28, 2023
- Jankovic J, et al., eds. Bradley and Daroff's Neurology in Clinical Practice. 8th ed. Elsevier; 2022. https://www.clinicalkey.com. Accessed Oct. 12, 2022.
- Brunicardi FC, et al, eds. Neurosurgery. In: Schwartz's Principles of Surgery. 11th ed. McGraw Hill; 2019. https://accessmedicine.mhmedical.com. Accessed Oct. 12, 2022.
- Quinones-Hinojosa A, et al., eds. Peripheral nerve tumors of the extremities. In: Schmidek & Sweet: Operative Neurosurgical Techniques. 7th ed. Elsevier; 2022. https://www.clinicalkey.com. Accessed Oct. 12, 2022.
- Ge L-L, et al. Neurofibroma development in neurofibromatosis type 1: Insights from cellular origin and Schwann cell lineage development. Cancers. 2022; doi:10.3390/cancers14184513.
- Goldblum JR, et al. Benign tumors of peripheral nerves. In: Enzinger and Weiss's Soft Tissue Tumors. 7th ed. Elsevier; 2020. https://www.clinicalkey.com. Accessed October 12, 2022.
- Abdel Razek AAK, et al. Peripheral nerve sheath tumors of head and neck: Imaging-based review of World Health Organization classification. Journal of Computer Assisted Tomography. 2020; doi:10.1097/RCT.0000000000001109.
- Malignant peripheral nerve sheath tumor. Genetic and Rare Diseases Information Center. https://rarediseases.info.nih.gov/diseases/10872/malignant-peripheral-nerve-sheath-tumor/living. Accessed Oct. 14, 2022.
- Babovic-Vuksanovic D, et al. Multiple orbital neurofibromas, painful peripheral nerve tumors, distinctive face and marfanoid habitus: A new syndrome. European Journal of Human Genetics. 2012; doi:10.1038/ejhg.2011.275.
- Klein CJ, et al. Genomic analysis reveals frequent TRAF7 mutations in intraneural perineuriomas. Annals of Neurology. 2017; doi:10.1002/ana.24854.
- Spinner RJ, et al. The unifying articular (synovial) origin for intraneural ganglion cysts: Moving beyond a theory. Journal of Hand Surgery. 2016; doi:10.1016/j.jhsa.2016.04.004.
- Capek S, et al. Perineural spread of pelvic malignancies to the lumbosacral plexus and beyond: Clinical and imaging patterns. Neurosurgical Focus. 2015; doi:10.3171/2015.7.FOCUS15209.
- Broski SM, et al. Evaluation of (18)F-FDG PET and MRI in differentiating benign and malignant peripheral nerve sheath tumors. Skeletal Radiology. 2016; doi:10.1007/s00256-016-2394-7.
- Stucky C-CH, et al. Malignant peripheral nerve sheath tumors (MPNST): The Mayo Clinic experience. 2012; doi:10.1245/s10434-011-1978-7.
- Wise SC, et al. Surgical salvage of recurrent vestibular schwannoma following prior stereotactic radiosurgery. Laryngoscope. 2016; doi:10.1002/lary.25943.
- Find a cancer center. National Cancer Institute. https://www.cancer.gov/research/infrastructure/cancer-centers/find. Accessed Oct. 14, 2022.
- Desy NM, et al. Intraneural ganglion cysts: A systematic review and reinterpretation of the world's literature. Journal of Neurosurgery. 2016: doi:10.3171/2015.9.JNS141368.
- Ami TR. Allscripts EPSi. Mayo Clinic. May 13, 2022.