概述
概述
甲癣
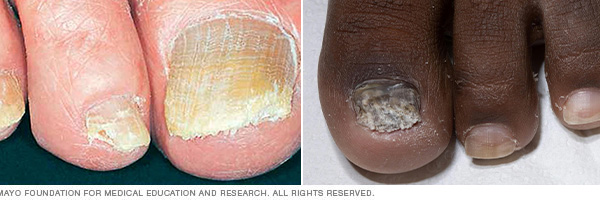
甲癣
甲癣可能导致指甲变厚、变粗糙和变色。感染的指甲可能会与甲床分离。
甲癣是一种常见的指(趾)甲感染,最初表现为手指甲或脚趾甲尖端下方的白色或黄褐色斑点。随着真菌感染进一步加剧,指(趾)甲可能会变色、变厚并出现边缘开裂。甲癣可能累及多个指(趾)甲。
如果病情轻微且未对您造成困扰,则可能无需治疗。如果甲癣引起疼痛,并导致指(趾)甲变厚,自我护理措施和用药可能会有所帮助。但即使治疗成功,甲癣也会经常复发。
甲癣也被称为甲真菌病。当真菌感染累及脚趾间以及足部皮肤时,称为脚癣(足癣)。
症状
症状
甲癣的症状包括指(趾)甲:
- 增厚
- 变色
- 脆弱、易碎或粗糙
- 畸形
- 与甲床分离
- 发臭
甲癣可能感染手指甲,但更常见于脚趾甲。
症状
如果自我护理措施无效且指甲变色、变厚或变形日益加重,您可能需要前往医务人员处就诊。如果您出现以下状况,也请联系医务人员:
- 有糖尿病而且认为自己感染甲癣
- 指(趾)甲周围出血
- 指(趾)甲周围肿胀或疼痛
- 行走困难
病因
病因
甲癣由各种真菌微生物引起。最常见的真菌类型是皮肤真菌。酵母菌、细菌和霉菌也可能导致指甲感染。细菌感染造成的变色可能变成绿色或黑色。
脚部真菌感染(脚癣)可能扩散到指甲,而指甲的真菌感染也可能扩散到脚部。接触可能滋生真菌的空间也可遭受感染,例如健身房淋浴室中的地砖,或者放置于暗处的多汗、潮湿的鞋内。
风险因素
风险因素
可能增大患甲癣风险的因素包括:
- 高龄
- 穿的鞋子导致双脚出汗过多
- 有脚癣史
- 在潮湿的公共区域赤脚行走,如游泳池、健身房或淋浴房
- 皮肤或指(趾)甲受了轻伤
- 患有影响指(趾)甲的皮肤病,如银屑病
- 有糖尿病、血流量问题或者免疫系统减弱
并发症
并发症
严重的甲癣可能疼痛,并可能造成指(趾)甲永久损伤。如果您的免疫系统因用药、糖尿病或其他状况而受到抑制,甲癣可能引发其他扩散到脚部以外的严重感染。
预防
预防
以下习惯有助于预防甲癣或再次感染以及可导致甲癣的脚癣:
- 保持趾甲清洁、干燥。经常清洁双手和双脚。接触被感染的趾甲后要洗手。充分干燥,涂抹抗真菌足粉,做好趾甲保湿工作。考虑使用趾甲硬化剂,这可能有助于加强趾甲和角质层。
- 修剪趾甲。剪掉趾甲,用锉刀磨平趾甲边缘并将较厚部分锉平。每次使用指甲剪后都要消毒。趾甲过长会给真菌创造更多的生长空间。
- 穿吸汗的袜子或者每天勤换袜子。
- 选择采用透气材料制作的鞋子。
- 丢弃旧鞋或用消毒剂或抗真菌粉处理旧鞋。
- 在泳池区和更衣室里也要穿鞋。
- 选择为每位顾客使用已消毒修甲工具的美甲沙龙。或对家庭足疗工具进行消毒。
- 放弃使用指甲油和人造指甲。
- 如果您有脚癣,请使用抗真菌产品治疗。
May 15, 2024
- AskMayoExpert. Fungal nail infection (onychomycosis). Mayo Clinic; 2022.
- Kelly AP, et al., eds. Nail disorders. In: Taylor and Kelly's Dermatology for Skin of Color. 2nd ed. McGraw Hill; 2016. https://accessmedicine.mhmedical.com. Accessed May 3, 2022.
- Onychomycosis. Merck Manual Professional Version. https://www.merckmanuals.com/professional/dermatologic-disorders/nail-disorders/onychomycosis. Accessed May 3, 2022.
- Toenail fungus. American Podiatric Medical Association. https://www.apma.org/Patients/FootHealth.cfm?ItemNumber=1523. Accessed May 3, 2022.
- Foley K, et al. Topical and device-based treatments for fungal infections of the toenails. Cochrane Database of Systematic Reviews. 2020; doi:10.1002/14651858.CD012093.pub2.
- Lipner SR, et al. Onychomycosis: Clinical overview and diagnosis. Journal of the American Academy of Dermatology. 2019; doi:org/10.1016/j.jaad.2018.03.062.
- Ameen M, et al. British Association of Dermatologists' guidelines for the management of onychomycosis 2014. British Journal of Dermatology. 2014; doi:10.1111/bjd.13358.
- Taylor Frazier W. Onychomycosis: Rapid evidence review. American Family Physician. 2021;104:359.
- Gibson LE (expert opinion). Mayo Clinic. May 25, 2022.
- Biotin. Natural medicines. https://naturalmedicines.therapeuticreseardch.com. Accessed May 3, 2022.
- Tea tree oil. Natural medicines. https://naturalmedicines.therapeuticreseardch.com. Accessed May 3, 2022.